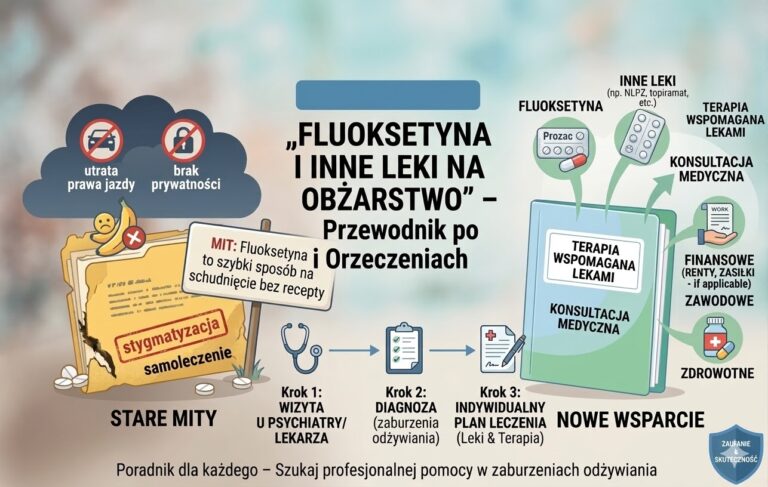
Światowa Organizacja Zdrowia (WHO) od lat podkreśla, że zaburzenia nastroju coraz mocniej obciążają społeczeństwa – nie tylko zdrowotnie, ale też ekonomicznie i społecznie. W przestrzeni publicznej regularnie wraca temat depresji w kontekście prognoz do 2030 roku. Niezależnie od tego, jak dokładnie liczymy „obciążenie chorobami”, jedno jest pewne: Depresja już dziś jest jednym z najpoważniejszych wyzwań dla zdrowia psychicznego, a zjawisko rośnie.
Depresja jako choroba cywilizacyjna XXI wieku
Coraz częściej mówi się, że Depresja choroba cywilizacyjna to nie hasło marketingowe, tylko opis realności: szybkie tempo życia, przewlekły stres, samotność, presja wyników i brak wsparcia mogą sprawić, że ryzyko depresji rośnie. Wiele osób myli depresja a obniżenie nastroju – a to nie to samo. Obniżony nastrój bywa reakcją na trudny tydzień; Depresja to zaburzenie, które utrzymuje się, wpływa na funkcjonowanie i wymaga diagnozy oraz leczenia.
Współczesna nauka nie ma wątpliwości: Depresja choroba cywilizacyjna to wyzwanie, przed którym staje cała globalna społeczność. Coraz częściej słyszymy też, że Depresja choroba cywilizacyjna wymaga działań na poziomie szkół, pracy i ochrony zdrowia.
Depresja to choroba – nie „słabość charakteru”
depresja jest diagnozą, która może dotknąć każdego. Depresja nie wybiera „słabszych” – Depresja potrafi pojawić się także u osób, które z zewnątrz funkcjonują świetnie. Depresja wymaga więc uważności i rzetelnej diagnostyki, bo Depresja nie zawsze wygląda jak łzy. Depresja bywa „cicha”, a jej koszt jest ogromny.
Współczesna medycyna jest zgodna: depresja to choroba. To poważna choroba, która zmienia sposób myślenia, odczuwania i działania. Osoby cierpiące na depresję często słyszą „weź się w garść”, ale takie zdania pogłębiają brak wsparcia i samotność. Ministerstwo Zdrowia zwraca uwagę na potrzebę zwiększania dostępności terapii i edukacji, bo temat depresji wciąż bywa tabu.
Objawy depresji: kiedy to coś więcej niż gorszy dzień?
Najistotniejsze objawy depresji nie zawsze są „widoczne na twarzy”. U części osób dominują typowe objawy depresji, u innych – dodatkowe objawy depresji albo objawy somatyczne depresji. Warto znać podstawowe objawy depresji i reagować, gdy pojawia się wzrost objawów depresji lub długotrwałe pogorszenie.
W praktyce klinicznej najistotniejsze objawy depresji mogą być różnie nasilone, ale gdy utrzymują się tygodniami, zwykle wracamy do listy: najistotniejsze objawy depresji obejmują spadek napędu, utratę zainteresowań i zaburzenia snu. Co ważne, najistotniejsze objawy depresji często współwystępują z objawami somatycznymi, a najistotniejsze objawy depresji wpływają na relacje i pracę.
Warto też odróżniać podstawowe objawy depresji od objawów dodatkowych. Podstawowe objawy depresji to te, bez których nie rozpoznajemy epizodu: obniżony nastrój, anhedonia, spowolnienie lub pobudzenie. Podstawowe objawy depresji mogą prowadzić do wycofania, a podstawowe objawy depresji często nasilają się rano. Gdy podstawowe objawy depresji utrzymują się długo, warto od razu szukać diagnostyki.
Najczęstsze sygnały obejmują m.in.:
- utrwalony smutek lub drażliwość,
- brak energii i spadek motywacji,
- utratę zainteresowań i odczuwania przyjemności,
- poczucie winy i samokrytykę,
- zaburzenia snu (bezsenność, wybudzanie, wczesne budzenie lub nadmierna senność),
- trudności z koncentracją,
- objawy somatyczne depresji, np. bóle, napięcie, „ściśnięcie w klatce”,
- myśli rezygnacyjne, poczucie brak sensu i wrażenie braku sensu podejmowanych aktywności.
Jeśli pojawiają się ciężkie objawy depresji (np. myśli samobójcze, skrajna bezradność, całkowite wycofanie), trzeba szukać pomocy natychmiast.
Przypadek depresji – dlaczego diagnoza bywa trudna?
Każdy przypadek depresji może wyglądać inaczej. Czasem wystąpienie depresji jest gwałtowne, czasem narasta powoli. Zdarza się, że przypadek depresji „maskuje się” pod zmęczeniem lub dolegliwościami fizycznymi. Dlatego rozpoznanie depresji opiera się na rozmowie klinicznej, historii objawów, ich czasie trwania oraz wpływie na życie. W praktyce depresja dotyka osoby w różnym wieku i w różnych sytuacjach – studentów, rodziców, przedsiębiorców, seniorów. Właśnie dlatego Depresja choroba cywilizacyjna staje się coraz częściej używanym określeniem.
Depresja dotyka osoby w każdym wieku, a depresja dotyka osoby o różnych temperamentach i zawodach.
Przyczyny depresji: biologia, doświadczenia i styl życia
Przyczyny depresji są wieloczynnikowe. U części osób kluczowe są Geny (predyspozycja), u innych – długotrwały stres i brak wsparcia. W tle mogą pojawiać się Zaburzenia neuroprzekaźnictwa, w tym zaburzenia równowagi związanej z Serotonina oraz Endorfiny. Znaczenie mają także Zaburzenia hormonalne (np. tarczyca, kortyzol). Niekiedy impuls stanowi utrata bliskiej osoby, rozpad relacji, wypalenie lub przewlekła choroba. To wszystko sprawia, że czynnik ryzyka depresji nie jest jeden – zwykle nakłada się kilka.
Do najczęściej omawianych kwestii należy czynnik ryzyka depresji związany z przewlekłym stresem oraz czynnik ryzyka depresji wynikający z chorób somatycznych.
Rodzaje depresji i postaci depresji: jak rozróżnić przebieg?
Warto pamiętać, że osoby cierpiące na depresję nie zawsze potrafią poprosić o pomoc. Dlatego pomoc osobom z depresją zaczyna się często od prostego „jestem obok” i od towarzyszenia w kontakcie ze specjalistą. W systemowym ujęciu pomoc osobom z depresją oznacza także skracanie kolejek i edukację społeczną. Na co dzień pomoc osobom z depresją bywa też praktyczna: zakupy, telefon, wspólny spacer.
W klasyfikacjach medycznych zaburzenia depresyjne obejmują różne nasilenia – od łagodnych po ciężkie. Zaburzenia depresyjne mogą mieć przebieg epizodyczny lub przewlekły, a zaburzenia depresyjne często współistnieją z lękiem. Z perspektywy pacjenta zaburzenia depresyjne to nie etykieta, tylko sygnał: trzeba wdrożyć leczenie.
Mówimy o różnych postaciach depresji, bo każda forma depresji może wymagać innego podejścia. Postaci depresji opisują przebieg, a postaci depresji pomagają dobrać terapię. Ta sama forma depresji u dwóch osób potrafi wyglądać inaczej, a forma depresji może zmieniać się w czasie.
Medycyna wyróżnia m.in.:
- Depresja epizodyczna: objawy pojawiają się w epizodach, z okresami poprawy. Depresja epizodyczna bywa mylona z „gorszym sezonem”, ale wymaga oceny.
- Depresja przewlekła: mniej spektakularna, ale długotrwała; potrafi „wyssać” siły na lata.
- Depresja sezonowa: nasilenie jesienią i zimą, często wraz z zaburzenia snu.
- Depresja poporodowa: po porodzie, wymaga czujności rodziny i specjalistów. Depresja poporodowa może rozwijać się podstępnie, dlatego Depresja poporodowa nie powinna być bagatelizowana.
- Depresja reaktywna: po konkretnym zdarzeniu, np. utrata bliskiej osoby.
- Depresja pierwotna: gdy dominują czynniki biologiczne.
Te rodzaje depresji mogą się mieszać, dlatego rozpoznanie depresji powinno być prowadzone przez specjalistę.
Leczenie depresji: dlaczego depresję należy leczyć?
Najważniejsza zasada brzmi prosto: depresję trzeba leczyć. I to nie „kiedyś”, tylko wtedy, gdy objawy utrzymują się i ograniczają życie. Depresję należy leczyć, bo nieleczona depresja zwiększa ryzyko nawrotów, utrwala objawy i podnosi ryzyko depresji przewlekłej. Depresję należy leczyć, ponieważ to jedna z przyczyn absencji w pracy i spadku jakości życia. W praktyce depresję należy leczyć tak, by nie tylko osiągnąć zmniejszenie objawów depresji, ale też wrócić do stabilnego funkcjonowania. Krótko mówiąc: depresję należy leczyć konsekwentnie.
Jak leczyć depresję i leczyć depresję skutecznie?
Współczesne leczenie depresji opiera się na kilku filarach. Najczęściej łączy się psychoterapię z farmakoterapią, a plan dobiera się indywidualnie. Celem jest leczyć to zaburzenie w taki sposób, by przerwać błędne koło: brak energii → wycofanie → pogorszenie nastroju → jeszcze większy brak energii. U części osób konieczne jest leczyć depresję lekami regulującymi Zaburzenia neuroprzekaźnictwa; u innych kluczowa będzie terapia, praca z poczucie winy i zniekształceniami poznawczymi. W cięższych przypadkach leczyć depresję trzeba intensywniej, z częstszą kontrolą.
Ważne: depresję należy leczyć, ale też leczyć depresję mądrze – z uwzględnieniem choroby współistniejącej, stylu życia, snu i wsparcia. WHO podkreśla, że istnieją skuteczne metody leczenia, w tym oddziaływania psychologiczne i – w odpowiednich sytuacjach – leki.
Leczenie osób dotkniętych depresją – co pomaga najbardziej?
Leczenie osób dotkniętych depresją może obejmować:
- Psychoedukację: czym jest depresja, jak działa i dlaczego to nie „lenistwo”.
- Psychoterapię (np. CBT, terapia interpersonalna) – uczy radzenie sobie z depresją i zapobiega nawrotom.
- Farmakoterapię – gdy objawy są nasilone lub długotrwałe.
- Zmiany stylu życia: sen, ruch, rytm dobowy, ograniczenie alkoholu.
- Plan wsparcia: kto i jak może pomóc, gdy pojawia się wzrost objawów depresji.
Dobrze zaplanowane leczenie osób dotkniętych depresją daje realną poprawę. Leczenie osób dotkniętych depresją jest też bezpieczniejsze, gdy obejmuje ocenę choroby współistniejącej – bo choroby towarzyszące depresji potrafią nasilać dolegliwości.
Warto podkreślić, że leczenie osób dotkniętych depresją nie kończy się w momencie poprawy. Leczenie osób dotkniętych depresją obejmuje też profilaktykę nawrotów i plan na sytuacje, gdy pojawia się wzrost objawów depresji.
Gdy objawy wracają, leczenie osób dotkniętych depresją powinno zostać ponownie ocenione i dostosowane.
Choroby towarzyszące depresji: dlaczego trzeba patrzeć szerzej?
W praktyce choroby towarzyszące depresji to m.in. zaburzenia lękowe, uzależnienia, przewlekłe bóle, choroby autoimmunologiczne czy metaboliczne. Choroby towarzyszące depresji mogą wpływać na zaburzenia snu i nasilenie objawów. Zdarza się też odwrotnie: depresja pogarsza przebieg schorzeń somatycznych. Dlatego leczenie osób dotkniętych depresją powinno obejmować pełny obraz zdrowia.
Wspieranie osób z depresją: co może zrobić bliska osoba?
Wspieranie osób z depresją nie polega na „motywowaniu do radości”. Bliska osoba z depresją potrzebuje przede wszystkim obecności i spokoju. Wspieranie osób z depresją to:
- pytanie „jak mogę pomóc?” zamiast ocen,
- towarzyszenie w szukaniu specjalisty,
- pomoc w codziennych sprawach, gdy brakuje sił,
- reagowanie, gdy rośnie ryzyko depresji lub pojawiają się ciężkie objawy depresji.
Jeśli w domu jest bliska osoba z depresją, warto pamiętać, że brak wsparcia pogarsza rokowanie. Wspieranie osób z depresją to także dbanie o siebie – bo opiekun też może się wypalić.
Wspieranie osób z depresją bywa trudne, bo bliska osoba z depresją często odmawia rozmowy lub mówi, że „nie ma sensu”. Wspieranie osób z depresją polega wtedy na spokojnym towarzyszeniu i na zachęcaniu do kontaktu ze specjalistą. Jeśli masz bliska osoba z depresją w domu, ustalcie prosty plan: kto robi zakupy, kto pomaga w wizytach, kto pilnuje regularności leczenia. Taka bliska osoba z depresją potrzebuje przewidywalności i bezpieczeństwa.
Dla wielu rodzin kluczowe jest wspieranie osób z depresją w praktyczny sposób: jedzenie, sen, lekarz, terapia. Czasem wspieranie osób z depresją oznacza też przejęcie części obowiązków na kilka tygodni.
Jak radzić sobie: radzenie sobie z depresją na co dzień
Radzenie sobie z depresją zaczyna się od podstaw: sen, jedzenie, ruch i kontakt z ludźmi. To nie „cudowna recepta”, ale wsparcie leczenia. Dla wielu osób radzenie sobie z depresją oznacza plan dnia „na minimum”, a nie walkę o perfekcję. W chwilach kryzysu radzenie sobie z depresją może wyglądać jak wykonanie jednej prostej rzeczy: prysznic, spacer, telefon do kogoś zaufanego. I to jest OK.
Pamiętaj: depresję należy leczyć, a samopomoc jest dodatkiem – nie zastępstwem.
Podsumowanie
Depresja choroba cywilizacyjna to temat, którego nie da się „przeczekać”. W praktyce Depresja choroba cywilizacyjna oznacza rosnącą liczbę pacjentów i większe obciążenie rodzin. Depresja dotyka osoby w każdym wieku, a osoby dotknięte depresją często cierpią w ciszy, bo wstydzą się prosić o pomoc. Tymczasem depresję należy leczyć – im wcześniej, tym większa szansa na szybkie zmniejszenie objawów depresji i powrót do życia. Jeśli podejrzewasz u siebie depresję, traktuj to jak sygnał do działania, nie jak wyrok.
W debacie publicznej temat depresji powinien być omawiany bez wstydu, bo to poważna choroba, która wymaga leczenia. Dla wielu osób to właśnie wrażenie braku sensu jest sygnałem, że trzeba szukać pomocy.
W tym ujęciu Depresja choroba cywilizacyjna przestaje być sloganem, a staje się opisem realnego obciążenia dla rodzin i rynku pracy.
W codzienności osoby cierpiące na depresję mogą mieć problem nawet z najprostszymi zadaniami, dlatego wsparcie powinno być praktyczne.
depresja dotyka osoby także wtedy, gdy z zewnątrz „wszystko jest w porządku”.
Warto pamiętać, że zaburzenia depresyjne są diagnozą medyczną i mają skuteczne metody leczenia.
Jeśli pojawia się brak sensu i myśli rezygnacyjne, to jest sygnał alarmowy.
Dbanie o zdrowie psychiczne to element profilaktyki. Edukacja o zdrowie psychiczne zmniejsza stygmat, a rozmowa o zdrowie psychiczne ułatwia wczesne szukanie wsparcia.
Depresja należy do grupy, którą opisuje się jako zaburzenia psychiczne. W wielu statystykach jest to najczęstsza choroba psychiczna lub jedna z najczęstszych. Z tego powodu najczęstsza choroba psychiczna wymaga priorytetu w systemie opieki.
FAQ – Najczęstsze pytania o depresję
1) Choroba cywilizacyjna: czy depresja rzeczywiście jest dziś tak powszechna?
Tak. Skala problemu rośnie, a WHO wskazuje na duże obciążenie społeczne i zdrowotne.
2) Choroba cywilizacyjna: jakie objawy depresji powinny najbardziej zaniepokoić?
Objawy depresji to m.in. długotrwałe obniżenie nastroju, brak energii, poczucie winy, zaburzenia snu oraz objawy somatyczne depresji. Jeśli objawy depresji utrzymują się ponad 2 tygodnie i ograniczają życie – warto działać.
3) Choroba cywilizacyjna: jakie są przyczyny depresji i jak je rozumieć?
Przyczyny depresji bywają biologiczne (Geny, Serotonina, Endorfiny, Zaburzenia neuroprzekaźnictwa), hormonalne (Zaburzenia hormonalne) oraz środowiskowe (brak wsparcia, utrata bliskiej osoby). Zwykle nakłada się kilka czynników.
4) Choroba cywilizacyjna: na czym polega rozpoznanie depresji u specjalisty?
Rozpoznanie depresji opiera się na wywiadzie, ocenie czasu trwania i nasilenia objawów oraz wpływu na funkcjonowanie (w tym ryzyko depresji).
5) Choroba cywilizacyjna: Jak leczyć depresję, gdy objawy depresji wracają?
Jak leczyć depresję? Najczęściej łączy się psychoterapię i – gdy trzeba – leczenie farmakologiczne. Leczenie depresji bywa etapowe, a plan warto korygować, gdy wraca wzrost objawów depresji.
6) Choroba cywilizacyjna: Jak radzić sobie na co dzień i Jak zmniejszyć objawy?
Jak radzić sobie? Sen, rytm dnia, wsparcie, ruch i małe cele. Jak zmniejszyć objawy? Nie w pojedynkę: depresję należy leczyć, a samopomoc traktować jako uzupełnienie.